De weerbastige werkelijkheid van de klinische praktijk
In de klinische praktijk maken we echter maar mondjesmaat gebruik van alles wat er nu al mogelijk is. En in de wereld van klinische trials leven we qua beeldvorming nog in de jaren tachtig van de vorige eeuw; er wordt enkel gebruik gemaakt van structurele, anatomische beelden: hooguit zijn deze nu van wat hogere resolutie, maar in essentie is deze beoordeling in de afgelopen ruim dertig jaar ongewijzigd. Dit is des te schrijnender, omdat klinische trials juist gericht zijn op het ontwikkelen en testen van nieuwe behandelingen. Beeldvorming is hierin extreem belangrijk, omdat het effect van de behandeling vrijwel altijd beoordeeld wordt met beeldvorming. Hoe problematisch dat kan zijn, wil ik aan de hand van twee voorbeelden laten zien.
Het eerste voorbeeld betreft een nieuw middel om de meest agressieve hersentumor, het glioblastoom, mee te behandelen. Dit middel werkt de vorming van nieuwe bloedvaten tegen, het proces dat de tumor juist nodig heeft om te groeien. De gedachte is, dat je door die bloedvatvorming tegen te gaan, de tumor als het ware laat versterven.
Hier ziet u een voorbeeld van behandeling met dit middel.
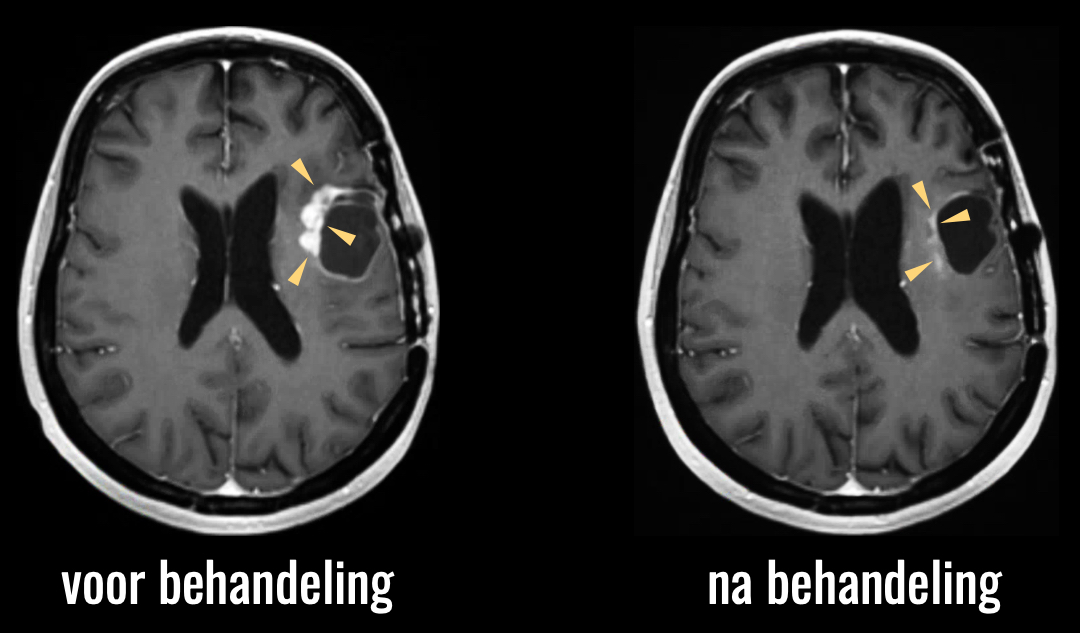
U ziet, de tumor verdwijnt als sneeuw voor de zon. Deze resultaten van de eerste klinische trial waren zo indrukwekkend dat het middel in 2009 in de Verenigde Staten versneld tot de markt werd toegelaten. Later bleek echter dat patiënten die behandeld waren met dit middel niet langer leefden dan diegenen die een standaard behandeling hadden gekregen. Dit lijkt een tegenstelling. Maar wat men zich niet had gerealiseerd, is dat deze eenvoudige scans alleen maar het hele indirecte effect van de tumor laten zien: de lekkage van ingespoten contrastmiddel door de bloedvaatjes van de tumor. Die vaatjes waren door het middel verdwenen, dus de lekkage was niet meer zichtbaar op de scan. Maar de tumor zelf, die meer is dan alleen maar dit effect, bleek gewoon door te groeien, onzichtbaar op deze gewone scans.
Wat we dus zien op de MRI scan is een zogenaamde pseudorespons. Tot op de dag van vandaag hebben we nog geen goede manier om het effect van dit soort behandelingen met beeldvorming te evalueren.
Het tweede voorbeeld betreft het omgekeerde effect, namelijk pseudoprogressie. Dit is denk ik het grootste diagnostische dilemma in de neuro-oncologische follow-up. De behandeling van een hersentumor kan namelijk leiden tot een reactie van het omringende hersenweefsel, die er op een MRI scan precies hetzelfde uitziet als de tumor zelf. U ziet hier de scan van een patiënt die behandeld is met de standaardbehandeling van bestraling en chemotherapie.
U ziet de sterke toename van afwijkingen na de behandeling.
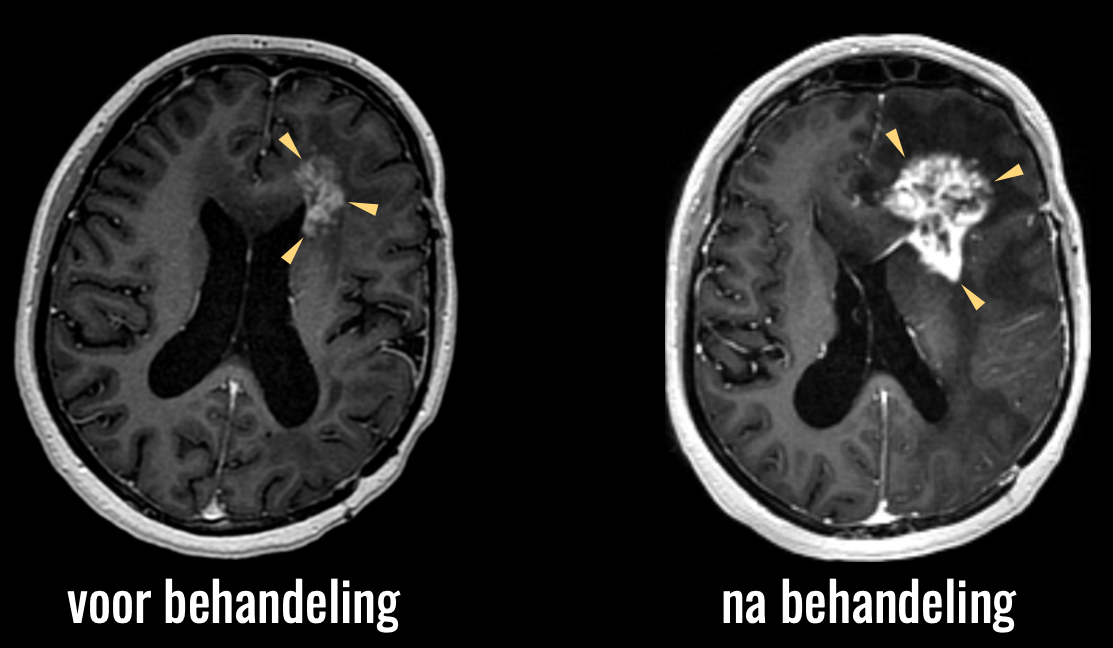
Op basis van deze beelden kunnen we niet zeker zeggen of er hier sprake is van toename van de tumor, of een reactie van het omringende hersenweefsel op de behandeling, en dus niet een toename van de tumor. Vaak is de enige optie om maar af te wachten hoe de afwijkingen zich verder ontwikkelen, met alle onzekerheid van dien, zowel bij dokter als patiënt, en natuurlijk een hoe dan ook suboptimaal beleid: als we niet weten wat er aan de hand is, kunnen we ook niet weten hoe we verder moeten handelen.
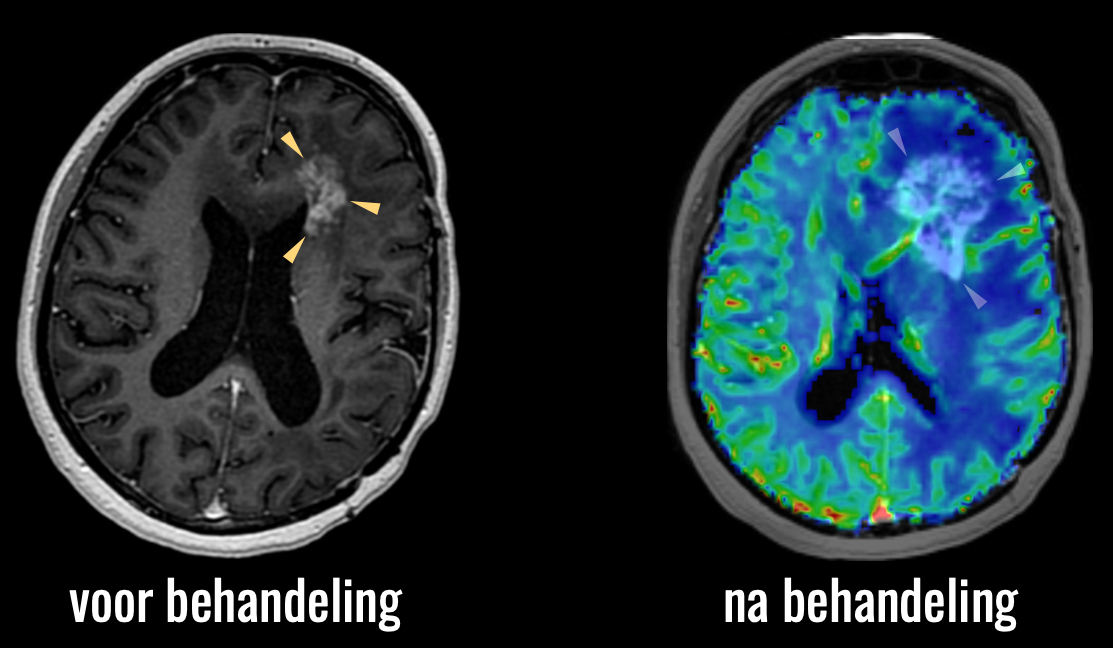
In de klinische praktijk maken we hiervoor vaak gebruik van fysiologische beeldvorming.
Hier zien we dat de toename van afwijkingen gepaard gaat met een lage doorbloeding, blauw in beeld: dit is dus geen tumor, maar het effect van behandeling: pseudoprogressie.
Op de scan die 3 maanden later is gemaakt, ziet u dat de afwijkingen inderdaad vanzelf weer zijn afgenomen, dus zonder dat een aanvullende behandeling nodig was.
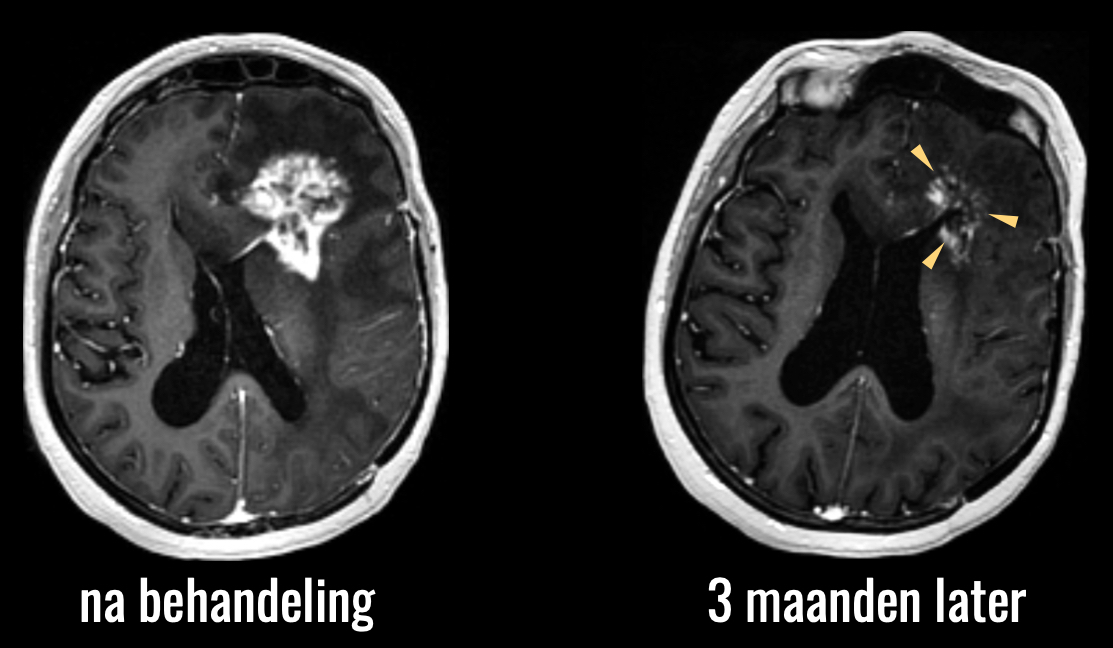
Met de fysiologische beeldvorming konden we dus al wel een onderscheid maken tussen tumorprogressie en een behandeleffect, pseudoprogressie. Deze technieken zijn echter nog niet doorgedrongen tot de wereld van de klinische trials en dat betekent dus, dat we van nieuwe behandelingen vaak niet goed kunnen vaststellen of ze werken of niet. Het is een van mijn doelen om dit soort technieken wel beschikbaar te maken, via mijn werk binnen de grootste Europese wetenschappelijke organisatie voor onderzoek naar kanker: de European Organisation for Treatment and Research of Cancer (EORTC). En niet alleen daar. Zoals gezegd gaat het beeld pas echt tellen als we daar niet alleen in superspecialistische centra mee werken, maar ook daarbuiten, daar waar natuurlijk ook vele patiënten worden behandeld.
Hoe pak ik dat aan?